Centre de podologie et d'orthopédie à Nantes
Téléphone : 02 40 32 80 23 / 06 83 45 45 97
62 bis rue Aristide Briand Immeuble Athéna 44400 Rezé
Syndrome de Haglund : comprendre la douleur à l’arrière du talon
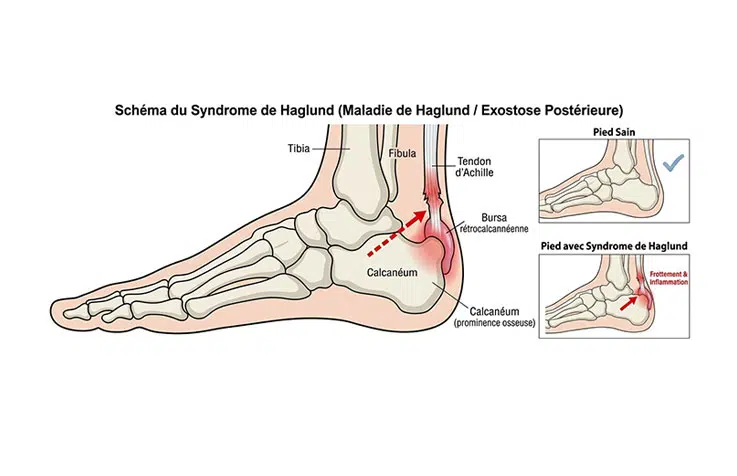
Une bosse douloureuse derrière le talon, qui frotte à chaque fois que vous mettez vos chaussures, voilà le tableau le plus typique du syndrome de Haglund. Cette pathologie résulte d’un conflit entre l’os du talon et le tendon d’Achille, et les chaussures inadaptées en sont souvent la cause principale.
En bref :
– Le syndrome de Haglund est un conflit mécanique entre une saillie osseuse à l’arrière du talon et le tendon d’Achille.
– Il provoque une bosse visible, douloureuse, surtout au contact de la chaussure.
– Le port d’un chaussage inadapté est le facteur déclenchant le plus fréquent.
– Dans la majorité des cas, un traitement conservateur (chaussures, talonnettes, semelles) suffit à soulager.
– La chirurgie n’est envisagée qu’après l’échec d’une prise en charge bien conduite pendant plusieurs mois.
Qu’est-ce que le syndrome de Haglund
Le syndrome de Haglund, aussi appelé maladie de Haglund ou exostose postérieure du calcanéum, désigne un conflit mécanique entre une saillie osseuse de l’os du talon et le tendon d’Achille. Concrètement, l’arrière du calcanéum présente une proéminence plus marquée que la moyenne, qui frotte contre le tendon à chaque mouvement du pied. Ce frottement entretient une inflammation chronique du tendon et de la bourse séreuse située entre les deux. La pathologie touche souvent les deux pieds, et apparaît fréquemment entre 20 et 40 ans, parfois plus tôt chez les sportifs.
Reconnaître le syndrome de Haglund
Le signe le plus parlant est une bosse rouge, parfois cornée, à l’arrière du talon, douloureuse au contact de la chaussure. La douleur s’aggrave en marchant, en montant les escaliers ou après une période d’inactivité. Comme cette zone abrite plusieurs structures sensibles (tendon, bourse, peau), il est facile de confondre le syndrome de Haglund avec d’autres pathologies du talon.

| Critère | Syndrome de Haglund | Tendinite d’Achille seule | Bursite rétro-calcanéenne |
|---|---|---|---|
| Bosse visible à l’arrière du talon | Oui, dure, osseuse | Non | Oui, molle, fluctuante |
| Localisation principale de la douleur | Au contact de la chaussure | Sur le tendon, plus haut | Entre l’os et le tendon |
| Aggravation par la chaussure fermée | Très marquée | Modérée | Marquée |
| Présence de cornée ou rougeur cutanée | Souvent | Rare | Parfois |
| Mécanisme principal | Conflit os-tendon | Surcharge du tendon | Inflammation de la bourse |
Ces trois pathologies coexistent souvent, ce qui rend le diagnostic clinique parfois complexe. Une imagerie (radiographie ou IRM) confirme le diagnostic.
Les causes et facteurs aggravants
Le syndrome de Haglund est rarement dû à une seule cause. Il combine généralement une morphologie particulière du talon et des contraintes mécaniques répétées.
Le rôle des chaussures
Le chaussage est le facteur déclenchant le plus fréquent et, heureusement, le plus modifiable. Les chaussures à contrefort rigide (chaussures de ville, escarpins, ballerines à arrière dur, chaussures de ski, patins) exercent une pression constante sur la zone proéminente du talon. À chaque pas, le contrefort frotte contre l’os et le tendon, ce qui entretient l’inflammation. Une grande part des patients voient leurs douleurs apparaître après un changement de chaussures, notamment au passage à un modèle plus rigide.
La morphologie du calcanéum
Certaines personnes naissent avec un calcanéum dont l’arrière est plus haut, plus pointu et plus saillant que la moyenne. Cette morphologie est constitutionnelle : on ne la modifie pas, mais on peut adapter le chaussage et l’environnement mécanique du pied. C’est pourquoi le syndrome de Haglund a souvent un caractère bilatéral et peut apparaître très tôt, dès l’adolescence.
Les autres facteurs
Plusieurs éléments aggravent ou entretiennent le conflit. Un pied creux accentue la projection arrière du talon. Une raideur du mollet et du tendon d’Achille augmente la tension sur la zone d’insertion. Le sport à impact, en particulier la course de fond et les sports de saut, multiplie les frottements. Enfin, les professions debout prolongées sollicitent l’arrière du talon davantage qu’on ne l’imagine.

Comment soulager le syndrome de Haglund au quotidien
Avant tout traitement spécialisé, plusieurs gestes simples atténuent les douleurs et stoppent l’aggravation. Le repos relatif est essentiel : il ne s’agit pas d’arrêter de marcher, mais de réduire les activités qui déclenchent la douleur, en particulier la course et la marche en chaussures rigides. L’application de glace sur l’arrière du talon, à travers un linge, calme l’inflammation après une journée chargée. Des étirements doux du mollet, réalisés régulièrement, diminuent la tension sur le tendon d’Achille et soulagent indirectement la zone de conflit. En cas de douleur vive, un avis médical permet d’envisager des anti-inflammatoires adaptés ou des séances de kinésithérapie. Ces mesures sont à associer avec une adaptation du chaussage, qui reste le levier principal.
Le rôle du chaussage et de l’orthopédie
C’est ici que la prise en charge se joue vraiment. Une chaussure adaptée à un syndrome de Haglund présente un contrefort souple ou échancré à l’arrière, une légère hauteur de talon (1 à 3 cm) qui réduit la tension sur le tendon d’Achille, et un chaussage suffisamment large pour ne pas comprimer la zone proéminente. Les chaussures à arrière ouvert ou à contrefort déformable sont souvent mieux tolérées en période douloureuse.
Côté orthopédie, plusieurs solutions complètent le travail du chaussage. Une talonnette en silicone surélève le talon et diminue le frottement sur la zone enflammée. Une coque talonnière sur mesure protège la saillie osseuse et amortit les chocs, c’est la solution la plus précise pour un syndrome de Haglund installé. Des semelles orthopédiques sur mesure, conçues après un bilan podologique, rééquilibrent les appuis et corrigent les facteurs aggravants comme un pied creux.
Pour ne pas confondre la pathologie avec une tendinopathie pure, l’article dédié à la tendinite du tendon d’Achille explique en détail les différences cliniques. Une vue d’ensemble des autres causes possibles est également disponible sur la page consacrée au mal au talon.

Quand la chirurgie devient une option
Dans la grande majorité des cas, le traitement conservateur bien conduit suffit à soulager durablement. La chirurgie n’est envisagée qu’après plusieurs mois d’échec d’une prise en charge complète associant chaussage adapté, talonnette ou coque talonnière, kinésithérapie et parfois infiltration. Elle consiste à raboter la saillie osseuse pour supprimer le conflit. C’est une intervention courante mais qui demande un temps de récupération non négligeable, ce qui justifie de la réserver aux situations qui ne répondent pas aux traitements moins invasifs.
Comment un orthésiste-orthopédiste peut vous accompagner
L’orthésiste-orthopédiste est le professionnel spécialisé dans la conception d’appareillages adaptés au pied. Sa première démarche est un bilan podologique complet : analyse de la marche, examen clinique du pied, identification des zones de conflit. À partir de ce bilan, il conçoit une coque talonnière sur mesure qui protège la saillie osseuse, ou des semelles orthopédiques qui rééquilibrent les appuis. Il oriente également vers un chaussage adapté à la morphologie du pied et à la pathologie identifiée. Un suivi régulier permet d’ajuster la prise en charge selon l’évolution de la douleur et de prévenir les récidives.
Cet article a une vocation informative et ne se substitue en aucun cas à l’avis d’un professionnel de santé. En cas de symptômes, consultez votre médecin traitant ou un spécialiste.
